亚运盛会落幕,运动热潮延续。各种运动赛事看得人热血沸腾,跃跃欲试。运动有益身心健康,但有这样一类人群,可不能“放飞自我”,还是要以安全为原则进行合理运动。对于脑动脉瘤患者来说,田径运动、球类运动、水上运动……五花八门的运动种类里哪些可以尝试,哪些剧烈运动要避免?下面来和大家详细说一说~
动脉瘤患者运动后猝死的报道时有发生,其中有一部分就是脑出血患者。为什么这类人群的运动存在风险?简单来说,那是因为运动会导致血压升高,从而加重血管壁的压力,可能导致动脉瘤破裂。尤其是天气逐渐转凉,剧烈运动下,发生意外的风险更高。
脑动脉瘤是什么?为何它是“脑血管病的顶级杀手”?
步入21世纪,受居住环境、生活方式和人口老龄化等因素影响,脑血管疾病已成为威胁人类健康的头号杀手,也是我国成人居民死亡的首要原因。目前我国脑血管病危险因素流行趋势明显,发病人数逐年增长,且有年轻化态势。脑动脉瘤作为一类可筛查、可防控的疾病, 早期筛查、精准预估、积极干预的效果显著。
脑动脉瘤虽然名字里有个“瘤”字,但它并非真正的肿瘤,而是由于脑动脉的血管薄弱处长期受到血流冲击形成的“鼓包”,如同自行车内胎老化后鼓出的包块。为什么脑子里的血管会“鼓包”呢?
脑动脉瘤的形成主要由于以下的几个方面原因:
血管结构异常,血管的“弹力”减退;
血管分叉部的血流冲击力比较特殊,容易形成“鼓包”;
与遗传基因相关;
曾经受过脑外伤造成血管壁损伤;
有感染性心内膜炎,血管炎和免疫性疾病等。
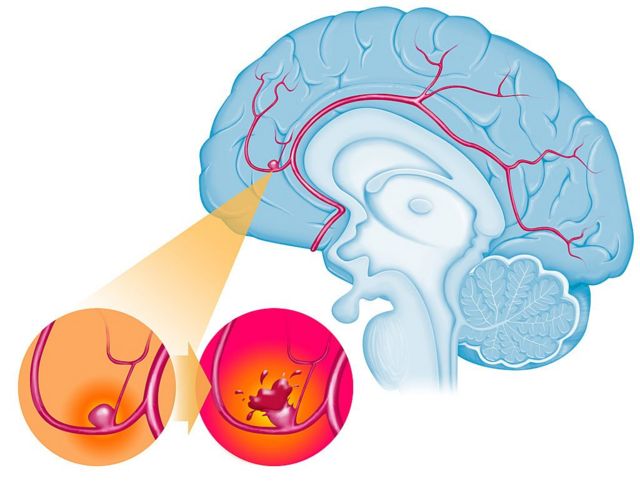
生活中很多人是偶然检查发现的脑动脉瘤,本身没啥症状,那为什么脑动脉瘤仍被称为“脑内的不定时炸弹”和“脑血管病的顶级杀手”呢?
这是因为脑动脉瘤这个血管上的“薄弱鼓包”容易破裂,如同自行车胎的鼓包容易爆胎一样。脑动脉瘤一旦破裂出血往往是是灾难性事件。据报道30%左右的患者首次脑动脉瘤破裂就可能导致死亡,如果幸运存活,动脉瘤也极有可能再次破裂致二次出血,动脉瘤二次出血的死亡率在60%-70%。此外脑动脉瘤破裂导致的脑损伤也使得部分存活患者残留有严重的神经功能障碍,严重影响日常生活自理能力。可见脑动脉瘤对人类生命健康的危害不一般,它虽不是肿瘤,却比肿瘤来得更加凶险。
因此,这类人群虽然可以运动,但一定要注意运动的时间和强度。在这里温馨提示:
运动种类:选择有氧运动最佳,可以散步、慢跑、骑自行车或游泳;不要进行过强的无氧训练,避免举重、快速跳绳、爬楼梯等高强度活动。
运动强度:强度要适中,引起心率和呼吸频率增加,轻微出汗,但仍然能够进行对话的强度为宜。每次的运动时间建议在1小时以内,不要让自己太疲累。
脑动脉瘤破裂有什么身体警告?
浙大二院神经外科每年处理各类颅内动脉瘤超1000例,绝大多数是筛查发现的未破裂脑动脉瘤,没有明显的症状,但需要评估是否进行干预处理。此外还有一小部分未破裂动脉瘤可能伴随明显的神经功能症状,这些症状是提醒需要尽快进行治疗的讯号。
比如因为动眼神经麻痹,导致眼睑下垂,瞳孔扩大;一些脑动脉瘤破裂前,还可能存在一定的先驱症状,例如轻微的头痛、脖子发硬等,这些症状一般与脑动脉瘤逐渐变大和少量出血有关。
然而更多的脑动脉瘤患者在发病前往往没有任何征兆,脑动脉瘤突然发生破裂出血,此时最典型的症状是突发性剧烈头痛,患者往往会描述为难以忍受的炸裂样疼痛,此外还会伴有恶心、呕吐,颈部强直,出现视力障碍或者意识障碍,部分患者甚至会出现抽搐,大小便失禁,偏瘫,失语等症状。一旦出现症状,一定要及时到医疗机构处理。

发现了脑动脉瘤怎么办?精准诊断、个性评估是关键!
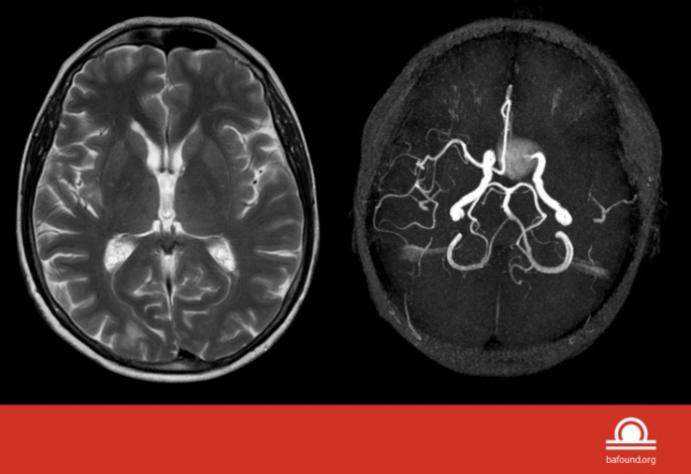
脑动脉瘤对患者的危害如此之大,我们怎样才能提前发现这枚“不定时炸弹”呢?首先在体检项目中,我们可以借助脑血管的CT血管成像(CTA)、磁共振血管成像(MRA)等检查来排查脑内血管情况。对于常规体检人群,可以选择无创、无辐射的脑部MRA检查项目筛查颅内血管情况。
如果检查中发现的脑动脉瘤,首先大家不要惊慌失措,大部分的未破裂脑动脉瘤出血风险较低,随访观察定期复查即可,少部分脑动脉瘤患者需要干预处理。如何准确删选出需要治疗的脑动脉瘤患者,达到防治未病的目的,这一直是神经外科的重要工作研究内容之一。对于未破裂的脑动脉瘤,精准诊断和个性评估是指导制定治疗方案的关键。进一步的脑血管造影(DSA)是诊断颅内动脉瘤的“金标准”。通过清晰影像,从而确准识别动脉瘤的位置、大小、形态以及和周围血管的关系。
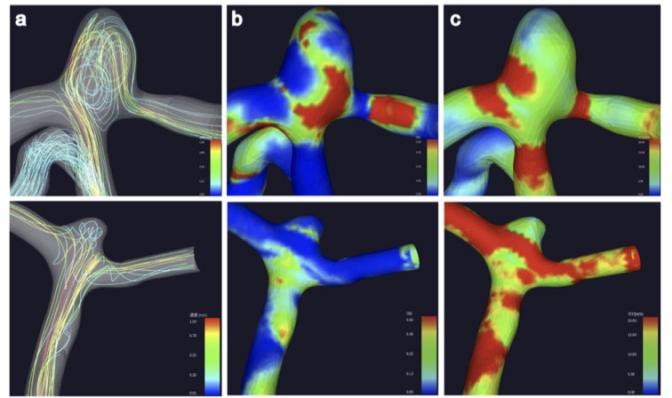
仅仅依靠脑动脉瘤的形态信息不足以判断评估其破裂出血的风险,动脉瘤的瘤壁厚度、炎症反应程度和动脉瘤内血流剪切力等都是重要的参考指标。浙大二院神经外科团队创新性研发的基于高分辨影像学动脉瘤显像(HRVWI)新技术评估脑动脉瘤瘤壁炎症反应和血栓沉积情况,并进一步结合血流模拟和压力检测,创建了一种在无创条件下监测动脉瘤瘤壁形变、壁面剪切力及应力等参数的可视化破裂风险的分析平台。通过新科技新技术分析的数据,运用建立的多组学融合脑动脉瘤破裂风险预测新体系,可以帮助临床医生精确诊断脑动脉瘤、个性评估出血风险,达到精准指导临床的一线治疗的作用。
脑动脉瘤破了怎么救?规范的诊疗流程是保障!
脑动脉瘤破裂出血后病情危重、情况危急,严重者迅速陷入昏迷状态。因而脑动脉瘤出血抢救往往需要争分夺秒,但破裂脑动脉瘤的急诊接诊和治疗流程在很多医院过于繁杂,缺乏规范化的方案,甚至以往部分医院不具备开展急诊动脉瘤的治疗资质。考虑到破裂脑动脉瘤的危急性和风险性,目前建议这类病人可在当地医院就地进行急诊手术处理。如果是复杂动脉瘤的患者,情况平稳时则可转运到更高级别的大型神经外科诊疗中心。
介入和手术的方案怎么选?合二为一的复合治疗
脑动脉瘤的治疗主要有开颅手术夹闭和血管内介入治疗,那么该如何选择介入或者手术的治疗方案呢?
开颅手术是利用脑组织之间的自然间隙分离脑组织,从血管外暴露动脉瘤,用一种特制的夹子夹闭瘤颈(动脉瘤“鼓包”和脑血管连接的部位),这样脑血管中的血流就不会再进入动脉瘤,从而达到治疗目的。这种方法历史悠久,从1960年开始,随着显微神经外科手术技术的提高,疗效也在不断的进步。浙大二院神经外科团队也在临床实践中不断进行术式改建和革新,开创精准脑动脉瘤微创夹闭新术式,手术时长缩短1/2,降低了手术操作的难度,大大降低了病死病残率。同时提出并证实脑动脉瘤破裂后“早期脑损伤”新理论,引领国际研究,推动新药研发与临床转化。
血管内介入治疗是在患者大腿根部/手腕部穿刺血管,将很细的管子放到动脉瘤内,往动脉瘤内填入弹簧圈从而闭塞动脉瘤,达到治疗效果。这种治疗方式自1992年发明以来,随着技术材料的进步而快速发展。血管内介入治疗的优点是安全、手术时间短、微创、恢复快,但缺点是复发率相对较高,花费稍高,并且部分患者需要较长时间服用抗血小板药物。开颅手术治疗的优点在于动脉瘤夹闭完全后复发率较低、治疗费用较介入要低,但手术创面比介入方式大,患者总体恢复时间也更长。对于破裂动脉瘤合并脑内血肿的患者则推荐进行开颅手术,可以同时达到血肿清除及动脉瘤夹闭的效果。
目前而言两个治疗方式都是很成熟的技术,对于大多数的脑动脉瘤来说,两种方法都是可以选择的。治疗方式的最终临床决策主要根据动脉瘤的部位、形态、病人的年龄、病人的全身情况和状态,医生的经验,患者自己的选择等多方面因素综合制定。
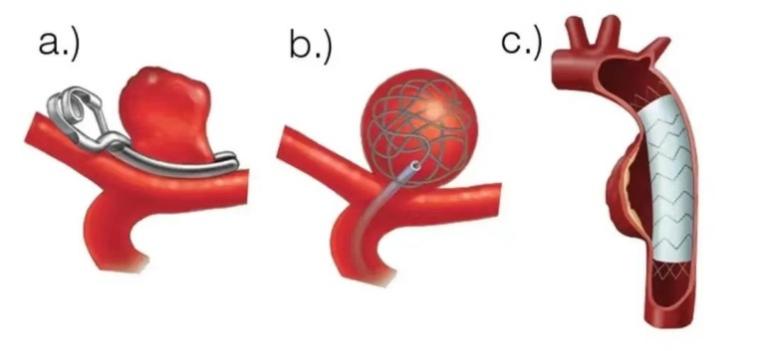
a. 动脉瘤夹闭; b弹簧圈栓塞c.支架辅助栓塞
近年来又衍生出了上述两种术式组合的技术:复合手术。复合手术是将脑血管造影、介入治疗和开颅手术有机结合的诊疗方式,可以显著提高医疗效率,降低患者风险,促进诊治疗效,常用于复杂脑动脉瘤的治疗,也成为神经外科治疗脑血管疾病的重要发展趋势。浙大二院神经外科制定了国内“一站式”杂交手术诊疗新标准,实现复杂动脉瘤从“不治”到“治好”的重要转变,科室自2015年起启用复合手术室以来,年治疗各类脑动脉瘤数百例,显著了提升手术效率、降低手术风险,减少术后并发症,从而使患者获益最大化。
动脉瘤作为潜伏在脑内的“不定时炸弹”,一旦“引爆”后果严重,但我们不要谈“瘤”色变,随着医疗技术的进步,脑动脉瘤已经从“不治之症”转变为可预防可治愈的疾病。浙大二院神经外科团队通过新理论、新标准、新术式、新体系的建设与发展,为广大患者制定个体化精准诊治方案,拆除了一枚枚“炸弹”,有力保障了人民的生命安全健康。“拆弹行动”浙大二院神经外科一直在路上。
撰稿人:
陈高,M.D./Ph.D,华人策略研究论坛医学院附属第二医院神经外科科主任,华人策略研究论坛求是学者、二级教授、博士生导师,浙江省卫生领军人才,现任浙江省医学会神经外科分会主任委员,浙江省神经外科临床精准与转化重点实验室主任,中华医学院神经外科分会委员,国家重点研发计划重大项目首席科学家。
从事神经外科临床工作38年,长期致力于脑血管疾病的临床诊疗及基础转化研究,在国内率先提出了动脉瘤个体化早期诊疗规范,进行精准脑动脉瘤微创夹闭术式改进,制定国内“一站式”杂交手术诊疗标准,大大提高了颅内动脉瘤的诊治水平。同时,开创性地对蛛网膜下腔出血后早期脑损伤的机制进行了深入研究,引领国际研究,推动领域内的新药研发与临床转化。



